El cambio de nombre se impulsó porque los términos previos resultaban estigmatizantes y basaban el diagnóstico en la exclusión (no alcohólica). La nueva terminología, Esteatosis Hepática Metabólica (MASLD), hace énfasis en la disfunción metabólica subyacente. El diagnóstico de MASLD requiere la presencia de esteatosis hepática junto con al menos uno de cinco factores de riesgo cardiometabólicos, como diabetes tipo 2, sobrepeso/obesidad o hipertensión.
LEER MÁS► ¿Se puede revertir el hígado graso sin medicación? Lo que dice la evidencia actual
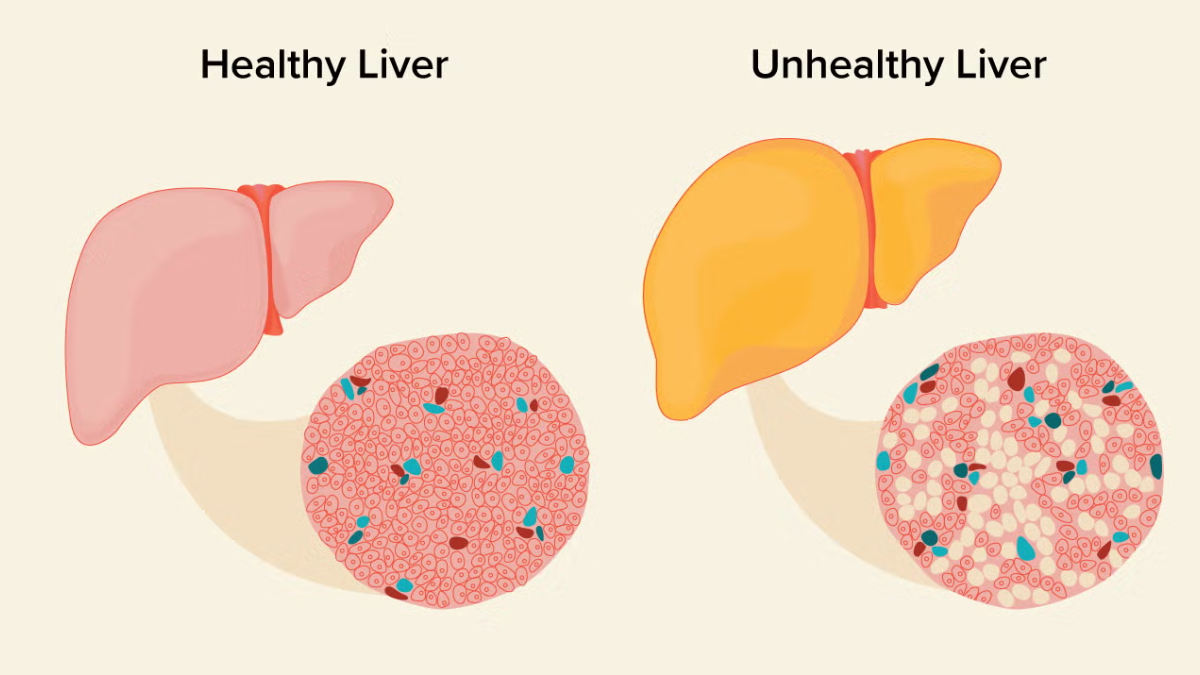
La diferencia entre un hígado sano y uno afectado por la acumulación de grasa se observa claramente en la estructura de sus células.
La diferencia entre un hígado sano y uno afectado por la acumulación de grasa se observa claramente en la estructura de sus células.
¿Cuál es la diferencia entre MASH e hígado graso simple?
La distinción entre el "hígado graso simple" —ahora englobado en el concepto amplio de MASLD sin inflamación ni fibrosis significativas— y la Esteatohepatitis Metabólica (MASH), es el punto más crítico para el pronóstico y manejo del paciente.
- MASLD (Esteatosis Simple): Representa la acumulación de grasa (esteatosis) en el hígado sin evidencia de inflamación significativa ni daño celular progresivo (balonización). Aunque estos pacientes tienen un riesgo aumentado de enfermedad cardiovascular (la principal causa de muerte en MASLD), su riesgo de progresión a cirrosis es bajo.
- MASH (La forma progresiva): Reemplaza al término Esteatohepatitis No Alcohólica (NASH). El MASH es la forma progresiva de la enfermedad, caracterizada en biopsias por la esteatosis, la inflamación lobulillar y la balonización hepatocitaria. Esta población es la que presenta el mayor riesgo de progresión a fibrosis avanzada y, consecuentemente, a cirrosis y hepatocarcinoma (HCC).
¿Por qué importa la Fibrosis Hepática?
El verdadero predictor de morbimortalidad en MASLD es el grado de fibrosis hepática. La fibrosis es la acumulación de colágeno, entendido como cicatrices, en la estructura del hígado. El riesgo de eventos hepáticos aumenta significativamente a partir del estadio de fibrosis F2 (fibrosis clínicamente significativa), un subgrupo que se denomina MASH de riesgo. La enfermedad es silenciosa y raramente produce dolor, lo que subraya la necesidad de una detección activa en grupos de riesgo, y no solo en función de síntomas o alteraciones en el laboratorio, ya que la fibrosis avanzada puede estar presente incluso con valores dentro de la normalidad.
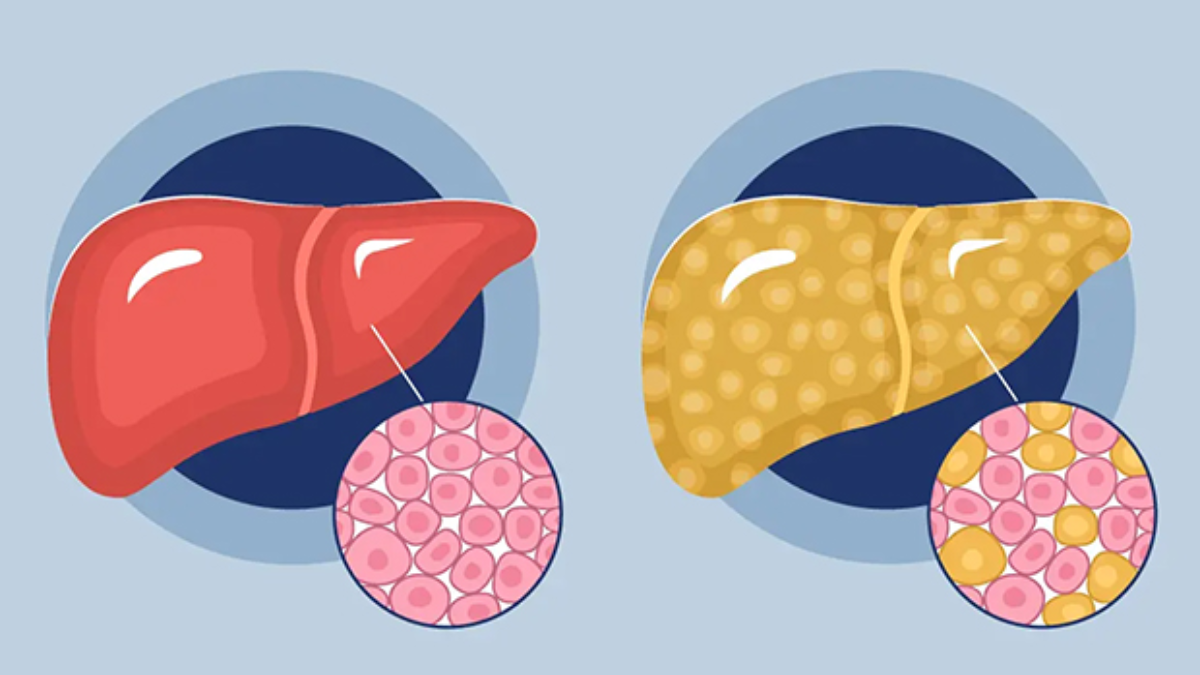
El proceso de inflamación en las células hepáticas es el primer paso hacia el desarrollo de enfermedades más graves como la fibrosis.
El proceso de inflamación en las células hepáticas es el primer paso hacia el desarrollo de enfermedades más graves como la fibrosis.
¿Cómo detectar y cuándo derivar?
La pesquisa de MASLD y fibrosis avanzada no se recomienda en la población general debido al bajo riesgo absoluto de eventos hepáticos. El enfoque debe ser la identificación prioritaria de los pacientes con alto riesgo de progresión a MASH y/o fibrosis avanzada, que incluye a:
- Personas con diabetes mellitus tipo 2 (en particular mayores de 50 años).
- Personas con obesidad y uno o más factores de riesgo cardiometabólicos (hipertensión, dislipidemia, glucemia alterada).
- Personas con familiares de primer grado con cirrosis por MASLD.
- Pacientes con esteatosis detectada incidentalmente en una ecografía.
Una vez identificado el paciente de riesgo, el objetivo es descartar la fibrosis avanzada mediante un algoritmo secuencial de Tests No Invasivos (TNI).
- Primer Nivel (Atención Primaria): El TNI de elección es el FIB-4. Se calcula fácilmente en calculadoras online con datos del paciente (edad, AST, ALT, plaquetas) y es la herramienta más validada en la actualidad.
- Bajo Riesgo: Un valor de FIB-4 inferior a 1.3 tiene un Valor Predictivo Negativo (VPN) del 90% para descartar fibrosis avanzada. Estos pacientes pueden ser seguidos en atención primaria y reevaluados anualmente.
- Riesgo Indeterminado/Alto: Si el FIB-4 es > 1.3 (o > 2.0 en mayores de 65 años), se debe avanzar a una prueba de segunda línea.
- Segundo Nivel y Derivación al Especialista: La prueba de segunda línea más validada y accesible en el medio es la elastografía hepática (FibroScan, Shear Wave o Resonancia Magnética).
- Derivación al Hepatólogo: La derivación está indicada si el paciente presenta un riesgo indeterminado/alto (elastografía >8 kPa), hipertransaminasemia persistente, o cualquier sospecha clínica de fibrosis avanzada o cirrosis.
La salud hepática depende de un equilibrio metabólico que evite la progresión de la esteatosis hacia estadios inflamatorios.
La salud hepática depende de un equilibrio metabólico que evite la progresión de la esteatosis hacia estadios inflamatorios.
¿Qué podemos hacer hoy por los pacientes con MASLD?
Implicancias terapéuticas
En todos los casos de MASLD, el manejo metabólico integral y la modificación del estilo de vida (dieta saludable, actividad física) son el pilar fundamental del tratamiento. La reducción del 10% del peso corporal es el objetivo terapéutico clave para reducir la actividad inflamatoria y la fibrosis hepática.
El tratamiento farmacológico específico, por su parte, está indicado únicamente en el subgrupo de pacientes con MASH y fibrosis significativa (F2) o avanzada (F3), es decir, MASH de riesgo. Los nuevos avances han llevado a la aprobación de medicamentos dirigidos, cuya indicación puede basarse en test no invasivos sin requerir biopsia:
- Resmetirom: Agonista selectivo del receptor beta de la hormona tiroidea, ha demostrado resolución de la esteatohepatitis y reversión de la fibrosis, además de mejorar el perfil lipídico aterogénico.
- Semaglutide (2.4 mg/semana): Agonista del receptor GLP-1, con alta eficacia en la resolución de MASH, mejoría de la fibrosis, y el beneficio adicional de reducción de peso y control glucémico.
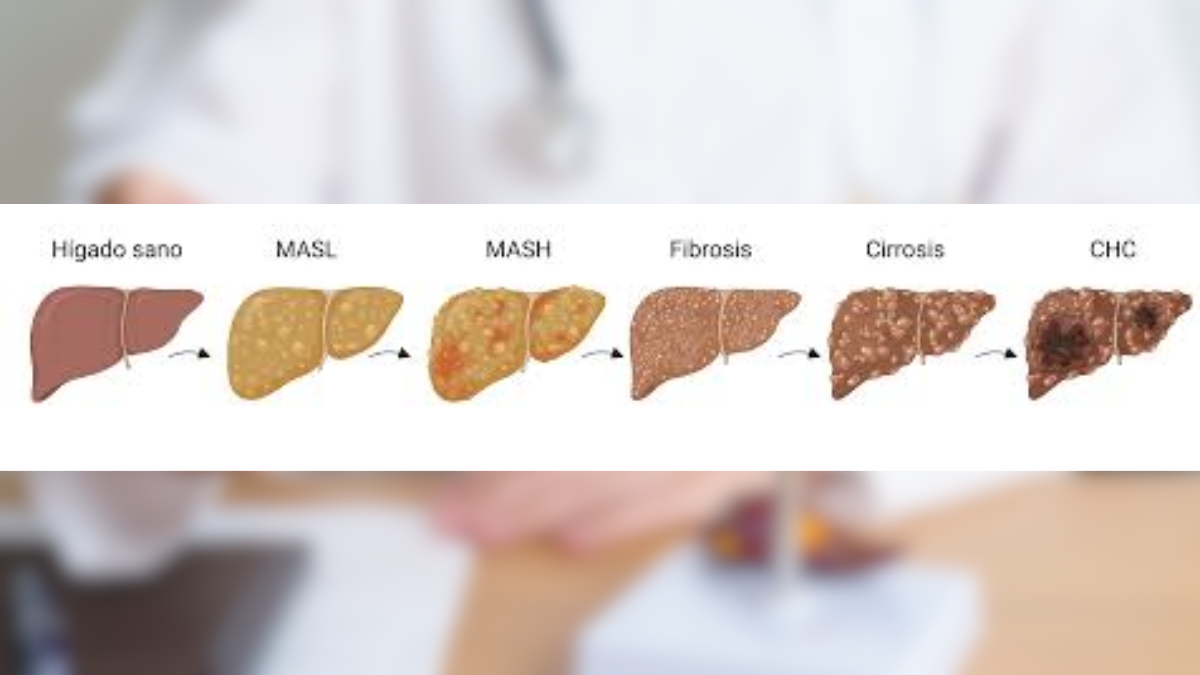
La evolución de la enfermedad hepática metabólica muestra cómo el daño avanza desde la grasa simple hasta la cirrosis o el cáncer.
La evolución de la enfermedad hepática metabólica muestra cómo el daño avanza desde la grasa simple hasta la cirrosis o el cáncer.
La clave para el médico clínico es dejar de ver la esteatosis hepática como una condición benigna y exclusiva del hígado y, en cambio, reconocer a MASLD como una enfermedad sistémica de disfunción metabólica. El paso crucial no es solo el diagnóstico de esteatosis, sino la estratificación no invasiva del riesgo de fibrosis para identificar y derivar oportunamente a los pacientes con MASH de riesgo (F2-F3), quienes se beneficiarán de terapias avanzadas, tratamientos en investigación y vigilancia especializada.
















Dejá tu comentario